Operationen am Herzen: Eingriffe, die Leben retten können
Dabei können Engstellen in den Herzkranzgefäßen aufgedehnt oder mit einem Bypass umgangen werden.
Oft reicht eine medikamentöse Therapie beim akuten Koronarsyndrom nicht aus. Sowohl in der akuten Situation als auch während der Nachsorge oder zur Vorsorge kann es sein, dass Sie sich einer Operation unterziehen müssen. Hierzu gehören etwa die Ballondilatation mit Stentimplantation oder eine Bypass-Operation. Ziel beider Maßnahmen ist die Wiederherstellung des Blutflusses. Ob eine Operation notwendig ist, entscheidet Ihre Ärztin oder Ihr Arzt anhand Ihrer Koronarangiografie – der Röntgendarstellung Ihrer Herzkranzgefäße mit Kontrastmittel.
Herzinfarktbehandlung: Katheter und Stents
Mit einer Koronarangiografie kann Ihre Ärztin oder Ihr Arzt Verengungen oder Verschlüsse in Ihren Herzkranzgefäßen finden. Entscheidet er sich daraufhin für eine Ballondilatation, bei der das Gefäß mit einem aufblasbaren Ballon gedehnt wird, oder für das Einsetzen von Stents, müssen Sie mit einem kurzen Krankenhausaufenthalt rechnen.
Mehr über invasive Therapien erfahren Sie in folgendem Film:
Wie funktioniert die Ballondilatation?
Im Katheter-Labor kann die behandelnde Ärztin oder der behandelnde Arzt die richtige Position des Katheters bei der Ballondilatation am Bildschirm kontrollieren.
Möglicherweise wird Ihre Ärztin oder Ihr Arzt die verengten Herzkranzgefäße in Ihrem Herzen mit einem aufblasbaren Katheter dehnen. Diese Behandlung bezeichnet man als Ballondilatation (auch bekannt als Perkutane koronare Intervention (PCI) oder Perkutane transluminale koronare Angioplastie (PTCA)). Sie wird unter örtlicher Betäubung im Rahmen einer Herzkatheter-Untersuchung durchgeführt.
Hierbei werden mit einem Kontrastmittel Ihre Herzkranzgefäße im Röntgenbild sichtbar gemacht. Die Ärztin oder der Arzt führt zunächst einen sehr dünnen und biegsamen Führungsdraht über die Leisten- oder Armarterie bis an die verengte Stelle ein. Über den Führungsdraht wird dann ein Ballonkatheter zur Engstelle geführt und dort platziert. Ist der Ballonkatheter an der richtigen Stelle angelangt, wird der Ballon aufgeblasen. Der dabei entstehende Druck dehnt das Blutgefäß und drückt die Ablagerungen an den Gefäßwänden platt.
Diese Dehnung dauert nur einige Sekunden, in denen Sie möglicherweise Schmerzen oder ein Engegefühl in der Brust empfinden können. Das bessert sich, sobald der Druck aus dem Ballon gelassen wird. Während der Ballondilatation schaut sich die Ärztin oder der Arzt Ihr Herz am Bildschirm an und kann schnell beurteilen, ob der Eingriff erfolgreich war. Nicht immer genügt eine einzelne Ballondilatation, manchmal sind mehrere Sitzungen nötig. Es könnte auch ein sogenannter Stent eingesetzt werden, um die Engstelle dauerhaft zu weiten.
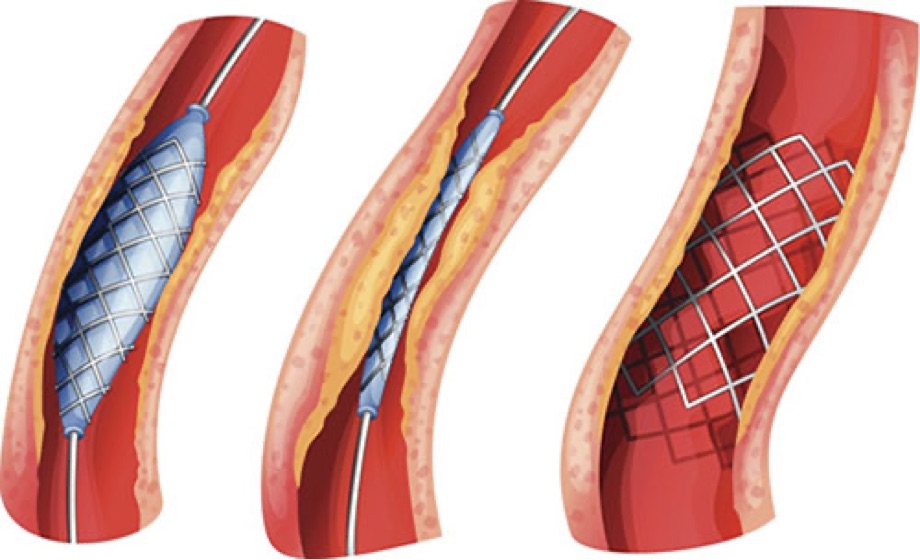
Stents – lebensrettende Metallröhrchen und eine Stütze fürs Gefäß
Der Stent ist ein feinmaschiges Metallgeflecht, das die aufgedehnte Gefäßverengung offen hält.
Nachdem eine Engstelle in Ihrem Herzkranzgefäß im Zuge einer Ballondilatation mit einem Ballonkatheter aufgedehnt wurde, setzen Ärzt:innen oft einen Stent ein, damit die geweitete Stelle dauerhaft offen bleibt. Ein Stent, auch als Gefäßstütze bezeichnet, ist ein feines gitterförmiges Geflecht in Röhrenform aus Edelstahl, das über den aufblasbaren Ballon gestülpt wird.

Über den Herzkatheter wird der Stent zu der Gefäßverengung gebracht. Dort wird der Ballon mehrmals vorsichtig aufgeblasen und nach einiger Zeit wieder abgelassen, um das verengte Herzkranzgefäß zu weiten. Solange, bis das Innere des Gefäßes (Gefäßlumen) weit genug ist und damit der Blutfluss an der ehemaligen Engstelle ungehindert ist. Dabei kann kurzfristig ein Druckgefühl in der Brust entstehen. Um zu verhindern, dass innerhalb der ersten Wochen bzw. Monate nach der Ballondilatation eine erneute Verengung an der geweiteten Stelle auftritt, wird der Stent platziert und der Katheter mit dem Ballon wird wieder entfernt. Auch Medikamente, die eine mögliche Stent-Thrombose (Blutgerinnsel) verhindern, spielen eine wichtige Rolle bei der Vermeidung eines erneuten Verschlusses. Es ist sehr wichtig, dass Sie der Therapieempfehlung Ihrer Ärzt:innen folgen. Trotz der gelungenen Weitung des Gefäßes muss Ihre koronare Herzkrankheit weiter behandelt werden, um einen erneuten Verschluss der Herzkranzgefäße zu verhindern.
Stents gibt es in verschiedenen Größen: ein kleiner Stent für die Herzkranzgefäße und ein größerer für die Halsschlagader. Das Metallgeflecht kann je nach Verwendungszweck aus verschiedenen Legierungen ausgewählt werden. Leider wächst bei etwa einem Viertel der behandelten Patient:innen Bindegewebe in den Stent ein, sodass es zu einer erneuten Verengung der Gefäße kommt – der sogenannten In-Stent-Restenose. Um diese zu verhindern, werden seit etwa zehn Jahren auch mit Medikamenten beschichtete Stents gesetzt, die das Gewebewachstum reduzieren oder entzündungshemmend wirken. Die Beschichtung ist so gewählt, dass die enthaltenen Wirkstoffe über einen Zeitraum von 30 Tagen, in dem das Risiko für eine In-Stent-Restenose am höchsten ist, freigesetzt werden. Inzwischen geht man davon aus, dass der Anteil solcher in-Stent-Restonosen wesentlich gesunken ist und nun noch etwa 2 bis 10 % der Patient:innen betreffen, die sich einer Stent-Implantation unterzogen haben.
Nach dem Einsetzen des Stents werden Sie noch 24 bis 48 Stunden im Krankenhaus beobachtet. Nach vier bis sechs Wochen folgen in der Regel ambulante Kontrolluntersuchungen, dann weitere in jährlichen Abständen. Treten keine weiteren Beschwerden auf, werden dabei ein Belastungs-EKG und ggf. eine Echokardiografie durchgeführt. Nur wenn das Belastungs-EKG auffällig ist oder wieder Beschwerden auftreten, ist eine erneute Herzkatheteruntersuchung nötig. Die Medikamente zur Blutverdünnung sollten Sie mindestens 12 Monate einnehmen, insbesondere wenn ein medikamentenbeschichteter Stent eingesetzt wurde.
Ob eine Ballondilatation mit Stent oder ohne sinnvoll ist, entscheidet die Ärztin oder der Arzt immer individuell. Ihr Herz muss dafür in den von der Verengung der Herzkranzgefäße unbeeinträchtigten Teilen voll funktionstüchtig sein. Bei sehr kleinen oder sehr stark verstopften Gefäßen ist eine Ballondilatation nicht möglich, da die Ärztin oder der Arzt den Ballonkatheter gar nicht erst einführen kann. Zudem sollte die Engstelle nicht länger als zehn Zentimeter sein.
Wie bei allen Eingriffen am Herzen gibt es auch bei der Ballondilatation Risiken und Nebenwirkungen. Neben dem unangenehmen Druckgefühl, das Sie spüren könnten, wenn sich der Ballon ausdehnt, kann es bei dem Eingriff zu Herzrhythmusstörungen kommen. Sehr selten kann es passieren, dass das Blutgerinnsel weitergeschoben wird und so einen weiteren Herzinfarkt auslöst. Durch die kontinuierliche Überwachung können Ärzt:innen in der Regel auf mögliche Komplikationen schnell reagieren und sofort einschreiten.
Den Risiken gegenüber stehen die Vorteile der Ballondilatation: Die Erfolgsaussichten, Engstellen zu beseitigen, liegen bei etwa 95 Prozent. Somit kann die Ballondilatation beispielsweise einen Herzinfarkt abwenden und eine Bypass-Operation am offenen Herzen vermeiden oder zumindest aufschieben. Die Beschwerden durch eine Angina Pectoris können durch den minimalinvasiven Eingriff ebenfalls stark gebessert werden – oder verschwinden sogar ganz.
Herzinfarktbehandlung: die Bypass-Operation
Die aufwendigste Herzinfarktbehandlung ist eine Bypass-Operation. Bei dieser (wörtlich übersetzt) Umgehung oder Überbrückung wird eine Engstelle oder ein Verschluss eines Herzkranzgefäßes mit einer körpereigenen Ader überbrückt. Das Blut wird somit an der Engstelle vorbeigeleitet, womit die Durchblutung wieder gewährleistet ist. Als neues Gefäß für den Bypass dienen Brustwandarterien, Venen aus dem Bein oder Arterien aus dem Arm.
Eine Bypass-Operation wird unter Vollnarkose durchgeführt – Sie spüren also während der Behandlung nichts. Im Anschluss folgt eine mindestens dreitägige intensive Überwachungsphase, gefolgt von einer Erholungsphase auf der Pflegestation. Da für eine erfolgreiche Genesung regelmäßige Bewegung wichtig ist, starten Sie schon auf der Station mit krankengymnastischen Übungen.
Die Beschwerden eines akuten Koronarsyndroms sind nach einer erfolgreichen Operation beseitigt – Sie empfinden daher eine enorme Verbesserung Ihrer Lebensqualität. Eine Bypass-Operation bedeutet jedoch keine Heilung der koronaren Herzkrankheit, die Erkrankung besteht weiterhin. Auf Risikofaktoren – Zigaretten, ungesunde Ernährung, Stress – sollten Sie daher auch jetzt und in Zukunft achten. Ebenso wie auf die regelmäßige Einnahme der von der Ärztin oder dem Arzt verschriebenen Medikamente.
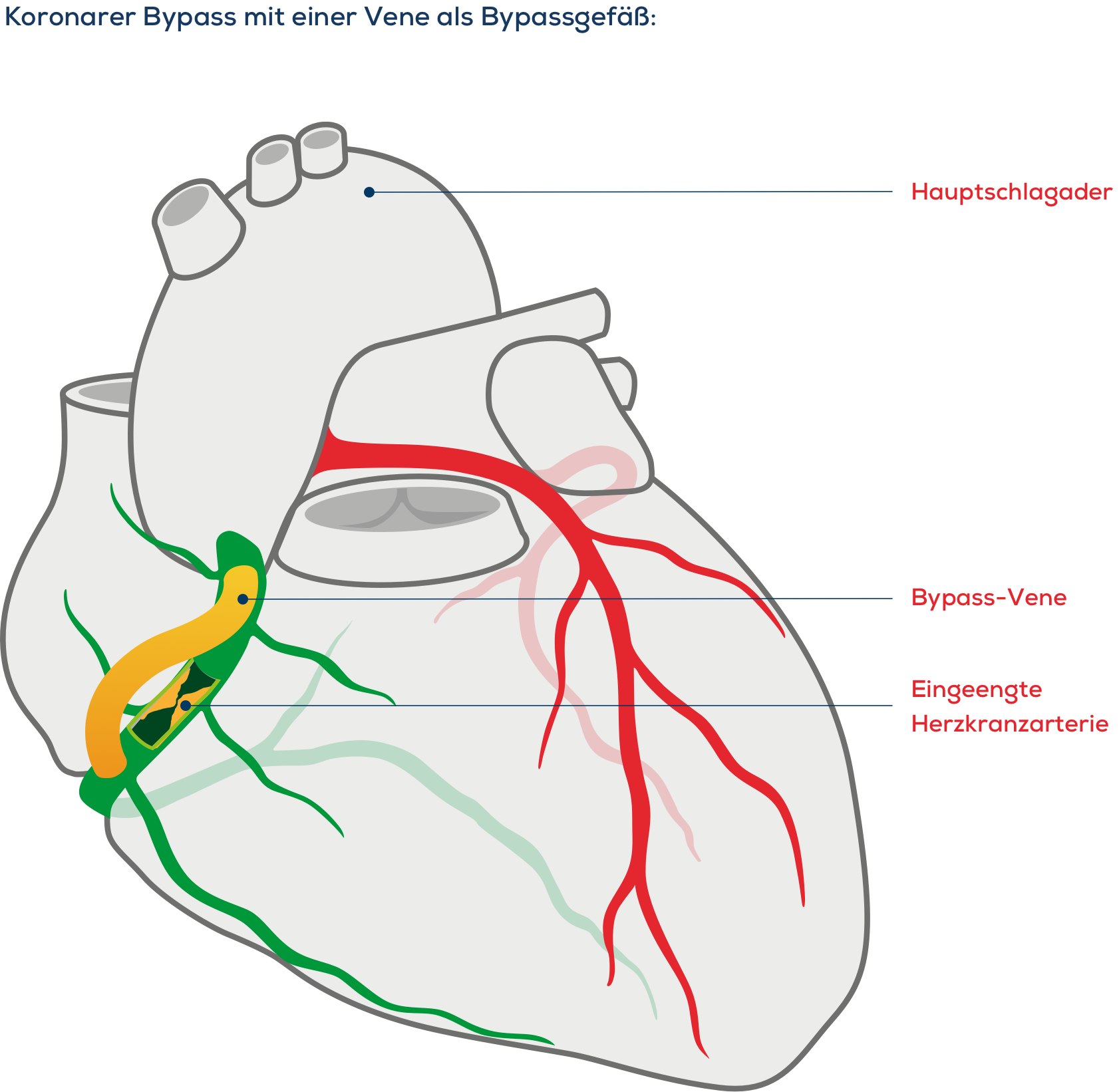
Auf dem Weg der Besserung – Leben mit Bypass nach der OP
Kontrolluntersuchungen – der TÜV für Ihren Körper
Relevante Fragen zum Thema aus dem Expert:innen-Forum
Haftungsausschluss: Der Inhalt dieses Forums spiegelt die Meinung der registrierten Teilnehmer:innen wider. Die Initiator:innen und Kooperationspartner:innen der Initiative Herzbewusst übernehmen für diese Inhalte keine Haftung auf Unterlassung, Schadensersatz etc. und erklären ausdrücklich, dass diese Informationen nicht die Auffassung der Initiator:innen und Kooperationspartner:innen der Initiative Herzbewusst wiedergeben.